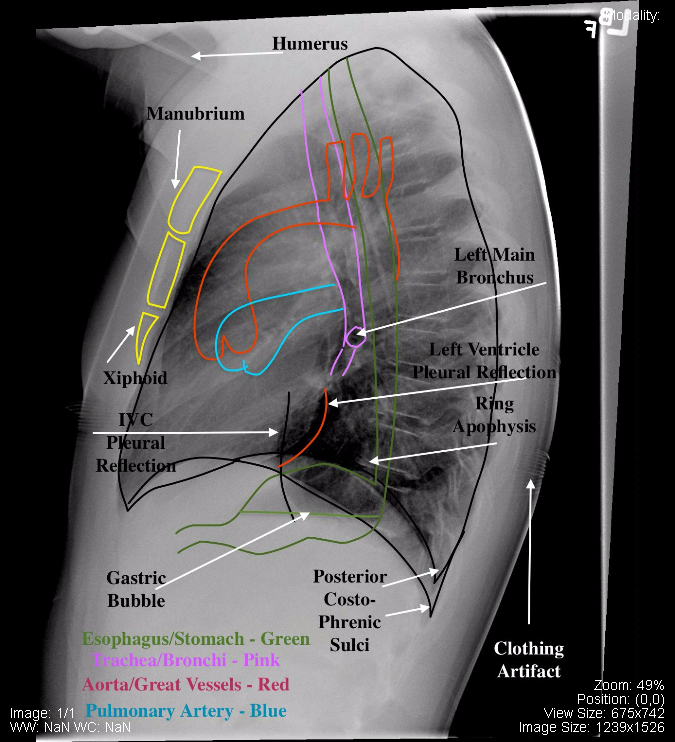
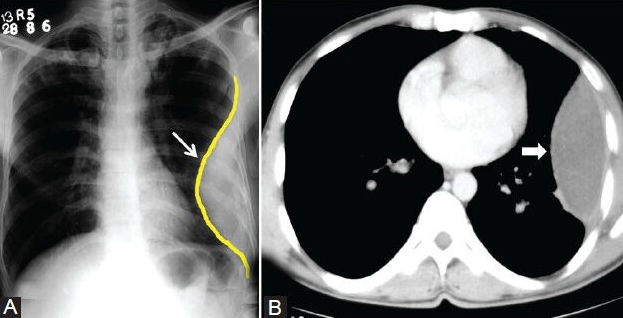
RX TORACE
Indicazioni
- Patologie Polmonari
- Infezioni: polmonite, broncopolmonite, TBC, ascesso polmonare.
- Malattie infiammatorie croniche: bronchiti croniche, bronchiectasie.
- Interstiziopatie diffuse: fibrosi, pneumopatie interstiziali.
- Patologie autoimmuni: LES, AR, sclerodermia con coinvolgimento polmonare.
- Patologie Pleuroparenchimali
- Pleuriti, versamenti pleurici (diagnosi e follow-up).
- Pneumotorace, pneumomediastino.
- Oncologia Toracica
- Lesioni polmonari primitive (es. carcinoma broncogeno).
- Metastasi polmonari.
- Controllo post-operatorio.
- Cardiopatie e Patologie Vascolari
- Cardiomegalia, scompenso cardiaco congestizio.
- Valutazione dell’edema polmonare.
- Aneurismi o dilatazioni vascolari toraciche.
- Valutazione Preoperatoria o di Routine
- Screening in pazienti sintomatici (tosse persistente, dispnea, emottisi).
- Valutazione pre-anestesiologica.
- Traumi Toracici
- Fratture costali, emotorace, contusioni polmonari.
- Valutazione di corpi estranei intratoracici.
- Monitoraggio e Dispositivi Medici
- Controllo del corretto posizionamento di:
- Cateteri venosi centrali
- SNG, drenaggi toracici
- Pacemaker e defibrillatori impiantabili
- Tubo endotracheale
- Controllo del corretto posizionamento di:
- Controllo Evolutivo e Follow-Up
- Evoluzione clinico-radiologica di patologie toraciche note.
- Sorveglianza in pazienti ad alto rischio (es. immunocompromessi, oncologici).
- Patologie infettive del polmone:
- Bronchiti resistenti a terapie farmacologiche
- Ascessi polmonari
- Interstiziopatie
- Patologie autoimmuni del polmone
- Versamenti pleurici
- lievi
- moderati
- massivi
- Lesioni neoplastiche del polmone
- La valutazione dello scheletro toracico
- malformazioni
- pectus carenatum
- pectus excavatum
- malformazioni
Assenza di indicazioni
- RX torace di screening o check-up:
- Non raccomandata routinariamente in soggetti asintomatici, tranne che in contesti occupazionali specifici o protocolli oncologici.
Preparazione del paziente
- Digiuno: non richiesto.
- Abbigliamento: rimuovere indumenti dalla vita in su; evitare bottoni metallici, cerniere, reggiseni con ferretti o oggetti metallici sul torace.
- Accessori: togliere collane, piercing toracici e altri oggetti metallici nella regione toracica.
- Gravidanza: informare il tecnico in caso di gravidanza sospetta o accertata.
- Collaborazione: il paziente deve essere in grado di mantenere un’inspirazione profonda e trattenere il respiro per alcuni secondi.
- Posizione: generalmente in ortostatismo (postero-anteriore e laterale); in pazienti non deambulanti possibile proiezione antero-posteriore in decubito.
Preparazione semplice, nessuna specifica restrizione alimentare o farmacologica.
Esecuzione dell’esame
Proiezioni
| Proiezione | Posizionamento Paziente | Distanza fuoco-pellicola (FFD) | Fattori Tecnici (kV/mAs) | Note Tecniche Specifiche |
|---|---|---|---|---|
| PA (postero-anteriore) | In piedi, torace appoggiato al detettore, scapole escluse dal campo | 180 cm | 110–125 kV / 1–5 mAs | Espiro-inspirazione profonda, massima espansione |
| Laterale sinistra | In piedi, braccia sollevate, fianco sinistro contro il detettore | 180 cm | 120–130 kV / 4–10 mAs | Espirazione profonda non richiesta |
| AP (antero-posteriore) | Supino o seduto, detettore dietro il dorso; tipicamente al letto del paziente | 100–120 cm | 90–110 kV / 2–6 mAs | Ingrandimento cardiaco, minor qualità |
| Oblique | Rotazione del torace 30–45° rispetto alla PA/AP | 180 cm | 110–125 kV / variabile | Studio di lesioni focali o strutture ossee |
| Decubito laterale | Paziente in decubito laterale, raggio orizzontale | 100–120 cm | 90–110 kV / 3–6 mAs | Versamenti mobili, pneumotorace occulto |
| Espirio | Come PA o AP, durante espirazione forzata | 180 cm | 110–125 kV / 1–5 mAs | Evidenzia pneumotorace o iperinsufflazione |
| Lordotica | In piedi, dorso inclinato all’indietro, clavicole superiori agli apici polmonari | 180 cm | 110–125 kV / 1–5 mAs | Studio specifico degli apici polmonari |
| Tangenziali (costali) | Inclinazione selettiva o angolazione del raggio | 100–120 cm | 60–80 kV / 6–10 mAs | Dettaglio su fratture o lesioni osteoarticolari |
Respiro
- L'immagine radiografica del torace viene acquisita in massima inspirazione.
- L'inspirazione è considerata adeguata se:
- sono visibili fino al IX–X arco costale posteriore, oppure
- il margine anteriore della VII costa si proietta a metà del diaframma.
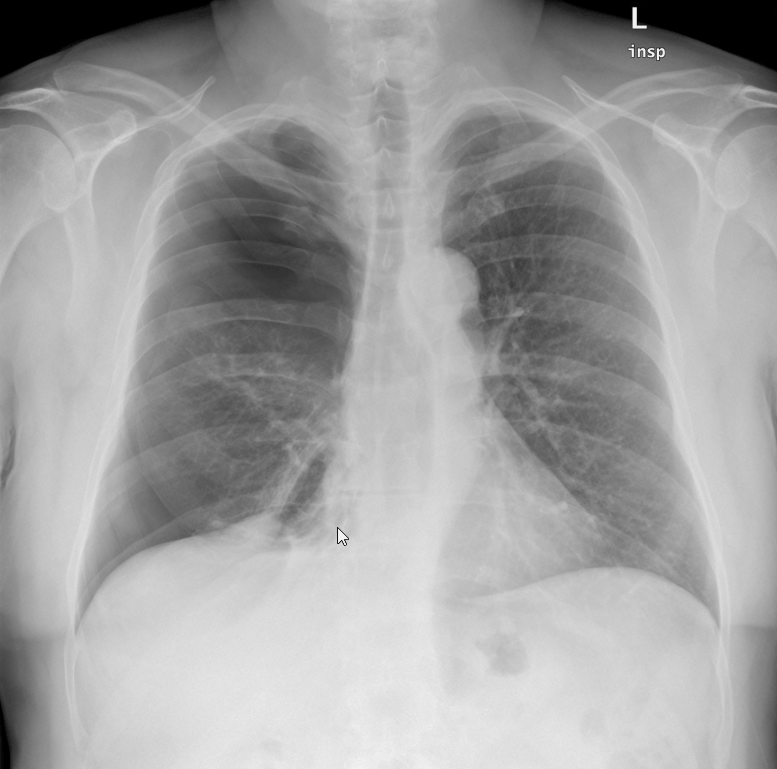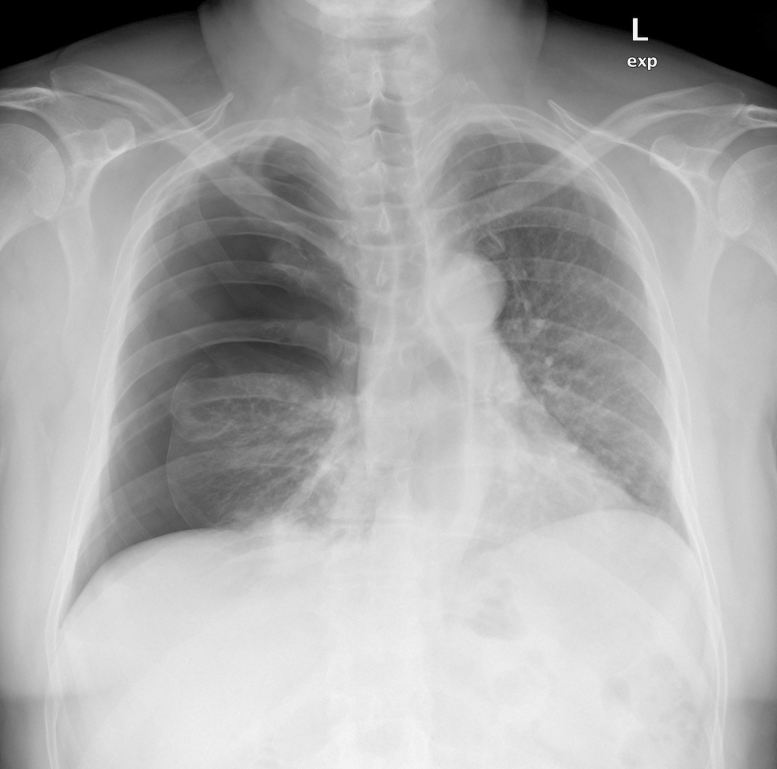
- Una radiografia in massima espirazione è indicata in caso di:
- sospetto pneumotorace,
- ricerca di “air trapping”.
- In espirazione, il parenchima polmonare appare più radiopaco per l’aumentata sovrapposizione vascolare.
- Le aree di “air trapping” mantengono invece una radiotrasparenza invariata tra inspirio ed espirio, rendendole così identificabili.
Esposizione
- Un'esposizione (penetrazione) dei raggi è considerata ottimale se i margini delle vertebre toraciche sono parzialmente visibili in sede retrocardiaca sul radiogramma PA/AP.
- Un'eccessiva penetrazione rende le vertebre troppo evidenti, mentre una penetrazione insufficiente le rende invisibili.
Rotazione
- La corretta rotazione del paziente si verifica valutando:
- la simmetria delle clavicole,
- la posizione dei processi spinosi vertebrali, che devono proiettarsi al centro della trachea e tra i margini mediali delle clavicole.
- Deve essere visibile una porzione degli apici polmonari al di sopra delle clavicole, a indicare un corretto centraggio e posizionamento.
Gestione clinica durante l’esame
- Non necessaria
Controllo successivo all’esame
- Non necessario
Pattern di lettura dell’immagine
- Qualità dell'esame
- R - Rotation
- I - Inspiration
- P - Penetration
- Schema di analisi
Reperti
- IDONEITÀ DELL'IMMAGINE
- Apici, parete toracica e seni costofrenici completamente inclusi
- Rotazione
- Ruotato a DX
- Falsa immagine di trachea deviata a destra
- Falsa immagine di cardiomegalia
- Ruotato a SN
- Falsa immagine di trachea deviata a sinistra
- Ruotato a DX
- Inspirazione (inspirio)
- Inadeguata
- Falsa immagiene di cardiomegalia
- Falsa immagine di consolidamento o atelettasia
- Inadeguata
- Penetrazione
- PARENCHIMA POLMONARE
- Ipodafania (focale) } Clinica? Precedenti RX?
- Addensamento
- Polmonite
- Segno del broncogramma aereo
- Senza perdita di volume
- Localizzazione
- A chiazze
- Segmentaria
- Lobare
- Atelettasia
- Segno del broncogramma aereo
- Perdita di volume
- Retrazione trachea
- Retrazione emidiaframma
- Iperinsufflazione compensatoria dei lobi adiacenti e del polmone controlaterale
- Localizzazione
- Lobare
- Segmentaria
- Diagnosi Differenziale:
- Polmonite
- Ostruzione bronchiale
- Tappo mucoso delle vie aeree
- Asma
- Tumore endobronchiale
- Carcinoma bronchiale
- Tumore comprimente ab extrinseco i bronchi
- Carcinoma bronchiale
- Metastasi linfonodi mediastinici
- Corpo estraneo aspirato
- Tubo endotracheale dislocato sotto la carina (iatrogeno)
- Tappo mucoso delle vie aeree
- Compressione extrapolmonare
- Versamento pleurico
- Raccolta pleurica
- Massa pleurica
- Anomalie del surfactante
- Tossicità da ossigeno
- ARDS
- Eziologia infiammatoria
- Tubercolosi
- Infezione fungina
- Fibrosi polmonare
- Edema polmonare
- Polmonite
- Nodulo
- Singolo
- Dimensioni
- < 1cm } suggestivo di benignità
- Amartoma
- Cisti polmonare beninga
- > 1cm } suggestivo di malignità
- < 1cm } suggestivo di benignità
- Margini
- Regolari } suggestivo di benignità
- Irregolari } suggestivo di malignità
- Spiculati } suggestivo di malignità
- Lobulati } suggestivo di malignità
- Cavitazione
- Infezione
- Ascesso
- Neoplasia
- Cancro-Ascesso
- Calcificazioni } suggestivo di benignità
- Extrapolmonare
- Neurofibroma
- Confronto con precedenti RX
- stabile a 1 anno } suggestivo di benignità
- in crescita } suggestivo di malignità
- Elementi a contorno
- Pregressa mastectomia } Metastasi da K mammario
- Anamnesi positiva per neoplasia
- Pregressa
- Nuovo primitivo polmonare
- Ripresa di malattia
- Attuale
- Progressione di malattia
- Pregressa
- Diagnosi Differenziale:
- Neoplasia polmonare
- Infezione
- Tubecolosi
- Nodulo periferico (lesione di Ghon) se associato a linfoadenopatia mediastinica ipsilaterale (complesso di Ghon)
- Tubercoloma
- Nodulo comunemente calcifico con diametro <2cm in sede periferica, tipicamente apicale, stabile ai controlli RX
- Complesso di Ranke
- Tubercoloma assocaito a linfonodi mediastinici calcifici
- Ascesso polmonare
- Lesione cavitata a margini ispessiti irregolari
- Tubecolosi
- Malformazioni Arterovenose (MAV)
- Teleangectasia emorragica ereditaria di Rendu-Osler-Weber
- Noduli autoimmuni
- Noduli Reumatoidi
- Granulomatosi con poliangioite (ex Wegener)
- Dimensioni
- Multipli
- Metastasi
- Singolo
- Masse
- Neoplasia
- Strie disventilative
- Esiti di polmonite pregressa
- Addensamento
- Ipodiafania (diffusa)
- Emitorace
- Pneumonectomia
- Opacità diffusa a tutto l'emitorace
- Asimmetria degli emitoraci
- Retrazione dell'emitorace omolaterale
- Iperinflazione dell'emitorace controlaterale
- Deviazione da trazione
- Della linea del mediastino
- Della trachea
- Clip chirurgiche
- Coste mancanti
- Pneumonectomia
- Bilateralmente
- Fibrosi
Rispetto al precedente esame del 14/05/u.s. stabili i fenomeni fibrotici nel campo polmonare superiore destro associati a circoscritto addensamento subpleurico; non ulteriori addensamenti nei restanti campi polmonari né versamento pleurico.- Nodulare
- Reticolare
- Reticolo-nodulare
- Edema polmonare
- Fibrosi
- Emitorace
- Iperdiafania (focale)
- Bolle
- Cavitazione
- Iperdiafania (diffusa)
- Enfisema
- Pneumotorace (PNX)
- Primitivo
- Spontaneo
- Secondario
- Post-agobiopsia polmonare
- Primitivo
- Ipodafania (focale) } Clinica? Precedenti RX?
- ILI POLMONARI
- Opacità
- Linfoadenopatia
- Neoplasia
- Metastasi linfonodali
- Ingranditi (Bat Wing Sign)
- Congestione del piccolo circolo
- Scompenso Cardiaco
- Congestione del piccolo circolo
- Verticalizzazione ombra dei grandi vasi
- Congestione polmonare
- Ombra dei vasi superiori >>> ombra dei vasi inferiori
- Ipertensione polmonare
- Opacità
- SPAZI INTERCOSTALI
- Asimmetria
- Pneumotorace (PNX)
- Pneumotorace iperteso
- Idropneumotorace
- Asimmetria
- SENI COSTO-FRENICI
- Impegno pleurico
- Segno del menisco
- Versamento
- Emotorace
- Empiema
- Strie disventilative
- Segno del menisco
- Impegno pleurico
- APICI POLMONARI
- Ispessimenti apicali
- MEDIASTINO:
-
- Ombra cardio-mediastinica ingrandita (>8cm)
- Cardiomegalia
- 4T
- Timoma
- Linfoma mediastinico (Terrible Lymphoma)
- Teratoma
- Tumore paratiroideo ectopico
- Shift delle strutture mediastiniche
- Pneumotorace iperteso
- Ombra cardio-mediastinica ingrandita (>8cm)
-
- LINEA AZYGOS-ESOFAGEA
- Deviazione } possibile Ernia iatale
- Livello idroaereo
- Ernia iatale
- Livello idroaereo
- Deviazione } possibile Ernia iatale
- TRACHEA
- Deviazione
- Da trazione (verso la lesione)
- Atelettasia
- Pneumectomia
- Lobectomia
- Fibrosi unilaterale
- Agenesia del polmone
- Da pulsione (lato opposto alla lesione)
- Pneumotorace tensivo
- Versamento pleurico massivo
- Massa mediastinica
- Massa paratracheale
- Da trazione (verso la lesione)
- Opacità
- Corpo estraneo
- Deviazione
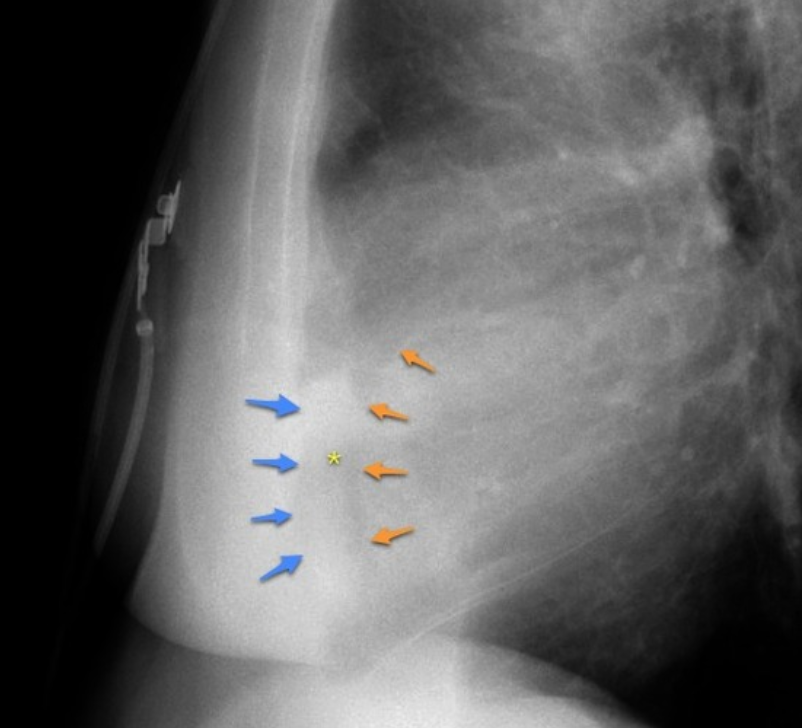
- CARINA
- Angolo della carina
- 40°-100°
- Fisiologico
- >100°
- Ingrandimento dell'Atrio SN
- Scompenso Cardiaco
- Cardiomegalia
- Versamento pericardico
- Massa sottocarinale
- Carcinoma bronchiale
- Linfoadenopatia mediastinica
- Metastasi linfonodali
- Ernia iatale
- Atelettasia dei lobi superiori } traziona verso l'alto il bronco superiore
- Ingrandimento dell'Atrio SN
- 40°-100°
- Angolo della carina
- CUORE
- Incremento indice Cardio-Toracico > 0,5
- Ombra cardiaca a destra
- Radiografia acquisita al contrario
- Destrocardia
- Situs Viscerum Inversus
- Sindrome di Kartagenar (Discinesia Ciliare Primitiva)
- Situs Viscerum Inversus
- Double Hearth Shadow
- Atelettasia del Lobo polmonare Inferiore Sinistro (LIS)
- SILHOUETTE ATRIO DX
- Perdita del Segno della Silhouette
- Atelettasia lobo medio
- Consolidamento lobo medio
- Perdita del Segno della Silhouette
- SILHOUETTE VENTRICOLO SN
- Perdita del Segno della Silhouette
- Atelettasia della lingula
- Consolidamento della lingula
- Perdita del Segno della Silhouette
- DIAFRAMMA
- Falce d'aria
- Pneuomoperitoneo
- Ulcera perforata
- Perforazione intestinale
- Post-chirurgico
- Pneuomoperitoneo
- Falce d'aria
- SILHOUETTE EMIDIAFRAMA DX
- Perdita del Segno della Silhouette
- Atelettasia del Lobo Inferiore Destro (LID)
- Consolidamento del Lobo Inferiore Destro (LID)
- Versamento pleurico DX
- Perdita del Segno della Silhouette
- SILHOUETTE EMIDIAFRAMA SN
- Perdita del Segno della Silhouette
- Atelettasia del Lobo Inferiore Sinistro (LIS)
- Consolidamento del Lobo Inferiore Sinistro (LIS)
- Versamento pleurico SN
- Perdita del Segno della Silhouette
- GABBIA TORACICA
- COSTE
- Linee di interruzione
- Frattura costale
- Deformazione
- Esiti di frattura
- Metastasi
- Linee di interruzione
- COLONNA VERTEBRALE
- Deformità
- Perdità della fisiologica cifosi
- Rettilineizzazione della colonna dorsale
- Ipercifosi
- Scoliosi
- Perdità della fisiologica cifosi
- Limitanti margino-somatiche
- Appuntimento
- Spondiloartrosi osteofitaria
- Con osteofiti "a ponte"
- Spondiloartrosi osteofitaria
- Concavità
- Ernia intraspongiosa (di Shmorl)
- Appuntimento
- Addensamento osseo
- Metastasi osteoaddensanti
- Spazi discali
- Riduzione d'ampiezza
- Ernia del disco
- Riduzione d'ampiezza
- Deformità
- TESSUTI MOLLI
- Enfisema sottocutaneo
- Mastectomia
- CLAVICOLA
- Linee di interruzione
- Frattura costale
- Linee di interruzione
- SPALLE
- Frattura dell'omero
- Calcificazione a carico dei tessuti molli
- Calcificazione della borsa subacromiale
- Ancora metallica da reinserzione tendinea
- Intervento di Laterjet
- MANDIBOLA
- COLLO
- REPERTI COLLATERALI
Refertazione
- INTRODUZIONE
- Quesito diagnostico: "_______________________"
- Esame eseguito in regime di pronto soccorso con quesito diagnostico: "__________"
- Al confronto con il precedente esame radiografico del torace eseguito in data ___________
- POLMONI
- Negativo generico
- Non lesioni pleuro-parenchimali a carattere radiologico di attività o evolutività.
- Addensamento / Consolidamento
- Assente
- Non rilevabili lesioni parenchimali "a focolaio" di nuova insorgenza.
- Non lesioni addensanti a focolaio né versamento pleurico.
- Non lesioni pleuro-parenchimali a carattere radiologico di attività o evolutività
- Non evidenziabile la comparsa di lesioni pleuroparenchimali a carattere radiologico di attività.
- Non lesioni polmonari "a focolaio" di nuovo riscontro.
- Non evidenti lesioni acute a focolaio né versamenti pleurici.
- Presente
- rilevabili multipli e sfumati addensamenti parenchimali, parzialmente confluenti, maggiormente evidenti in campo apicale/superiore/medio/basale.
- Stabile
- immodificate per estensione le aree di addensamento con aspetto maggiormente consolidativo a carico delle basi polmonari
- In riduzione
- Al confronto con l'esame precedente lieve miglioramento bilaterale della diafania polmonare in relazione a parziale riduzione dei multipli addensamenti parenchimali interstizio-alveolari precedentemente descritti
- Detersione dei noti addensamenti polmonari in sede basale/media/superiore/apicale
- Assente
- Nodulo polmonare
- Nodulo aspecifico
- Piccola lesione nodulare aspecifica del diametro massimo di __mm in regione mantellare medio-basale destra, localizzata proiettivamente in sovrapposizione alla porzione anteriore del VI arco costale, di dubbio significato patologico; consigliabile raffronto con eventuali esami radiologici precedenti.
- Nodulo aspecifico
- Massa polmonare
- Ispessimento interstiziale
- Diffuso ispessimento bilaterale delle strutture interstiziali esteso a tutti i campi polmonari
- Pneumotorace
- Assente
- Esile
- falda di pneumotorace in sede apicale destra/sinistra/bilaterale dello spessore massimo di __mm
- Stabile con drenaggio
- sostanzialmente stabile la nota falda di PNX apico-parietale dello spessore massimo __mm in presenza di drenaggio toracico omolaterale con apice proiettato in sede apicale paramediastinica.
- Strie fibrotico-disventilative
- Presenti
- esili strie disventilative di aspetto fibrotico-disventilativo nel campo medio-basale/basale di destra/sinistra/bilateralmente di aspetto invariato rispetto ad un precedente controllo radiologico eseguito in data _____________
- Comparsa (correlazione clinica-laboratoristica per escludere polmonite)
- Rispetto al precedente controllo comparsa di una stria parenchimale disventilativa in regione mantellare basale destra e maggior affastellamento della trama interstiziale nel campo medio-basale di destra in assenza di chiare lesioni "a focolaio" ancora compatibile con manifestazioni disventilative meritevoli di correlazione clinico-laboratoristica.
- Presenti
- Lobo azygos
- Presenza di lobo azygos.
- Controllo post-biopsia polmonare
- In esiti di biopsia transtoracica del noto addensamento del lobo inferiore destro complicata da modesta soffusione emorragica perilesionale e lieve scollamento pleurico, permane una buona espansione polmonare con apparente minimo scollamento pleurico sul versante anteriore.
- Esiti di lobectomia
- In esiti di lobectomia superiore destra/sinistra
- Negativo generico
- SENI COSTOFRENICI
- Negativo generico
- Seni costo-diaframmatici liberi.
- Impegno aspecifico
- Minimo impegno del seno costo-frenico di sinistra.
- Versamento pleurico
- Assente
- Non documentabili grossolane falde di versamento pleurico.
- Assenza di evidenti falde di pneumotorace.
- Non si rilevano segni di versamento pleurico rilevante.
- In riduzione
- Al confronto con il precedente studio RX del _______ rilevabile riduzione della quota di versamento pleurico sinistro con minimo impegno fibro-aderenziale residuo del seno costofrenico.
- Assente
- Impegno aderenziale
- Persiste impegno aderenziale del seno costo frenico.
- Negativo generico
- OMBRA CARDIOMEDIASTINICA
- Negativo generico
- Ombra cardio-mediastinica nei limiti di norma.
- Ombra cardiaca di dimensioni nei limiti di normalità.
- Ombra cardiaca entro i limiti di norma.
- Pneumomediastino
- presenza di noto pneumomediastino
- Negativo generico
- AORTA
- VIE AEREE
- In asse
- Trachea in asse.
- In asse
- DIAFRAMMA
- Bozzatura della cupola diaframmatica
- Stabile minima/lieve/moderata bozzatura della cupola diaframmatica destra/sinistra/bilateralmente.
- Evidente sollevamento dell'emidiaframma sn.
- Bozzatura della cupola diaframmatica
- COLONNA VERTEBRALE
- OSSO
- TESSUTI MOLLI
- Enfisema sottocutaneo
- diffuso enifisema sottocutaneo sovrapposto ai tessuti della parete toracica di destra/sinistra/bilateralmente
- Enfisema sottocutaneo
- DEVICE
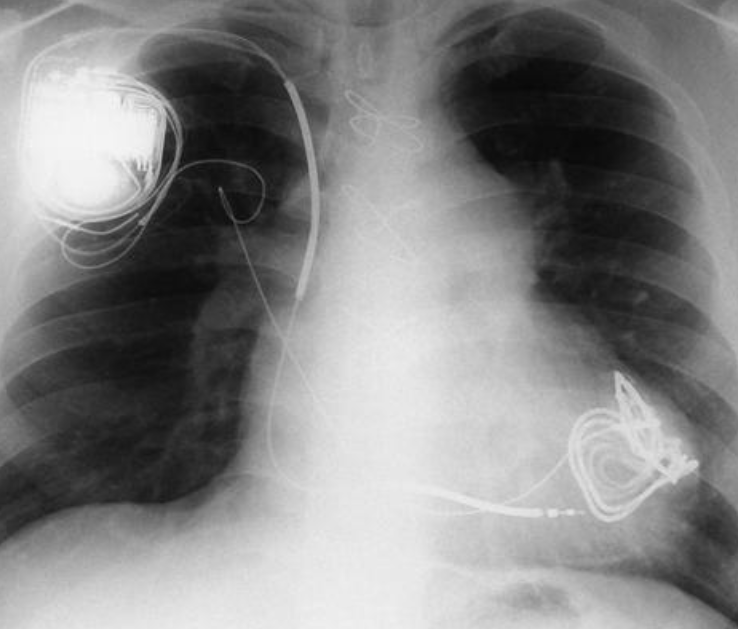
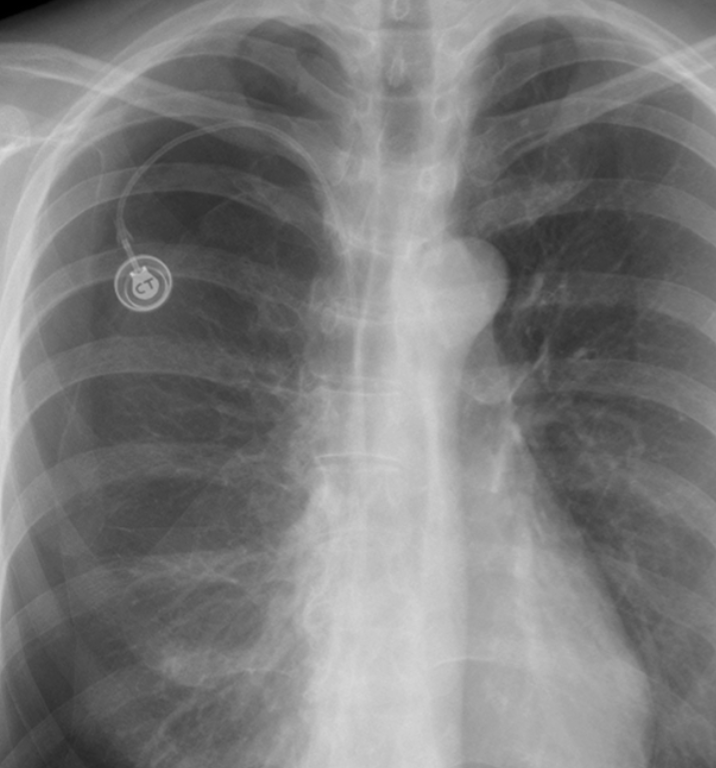
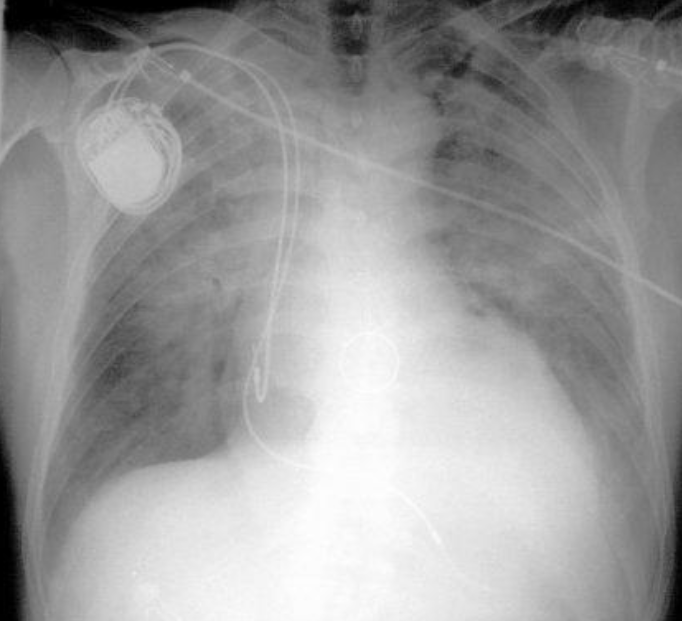
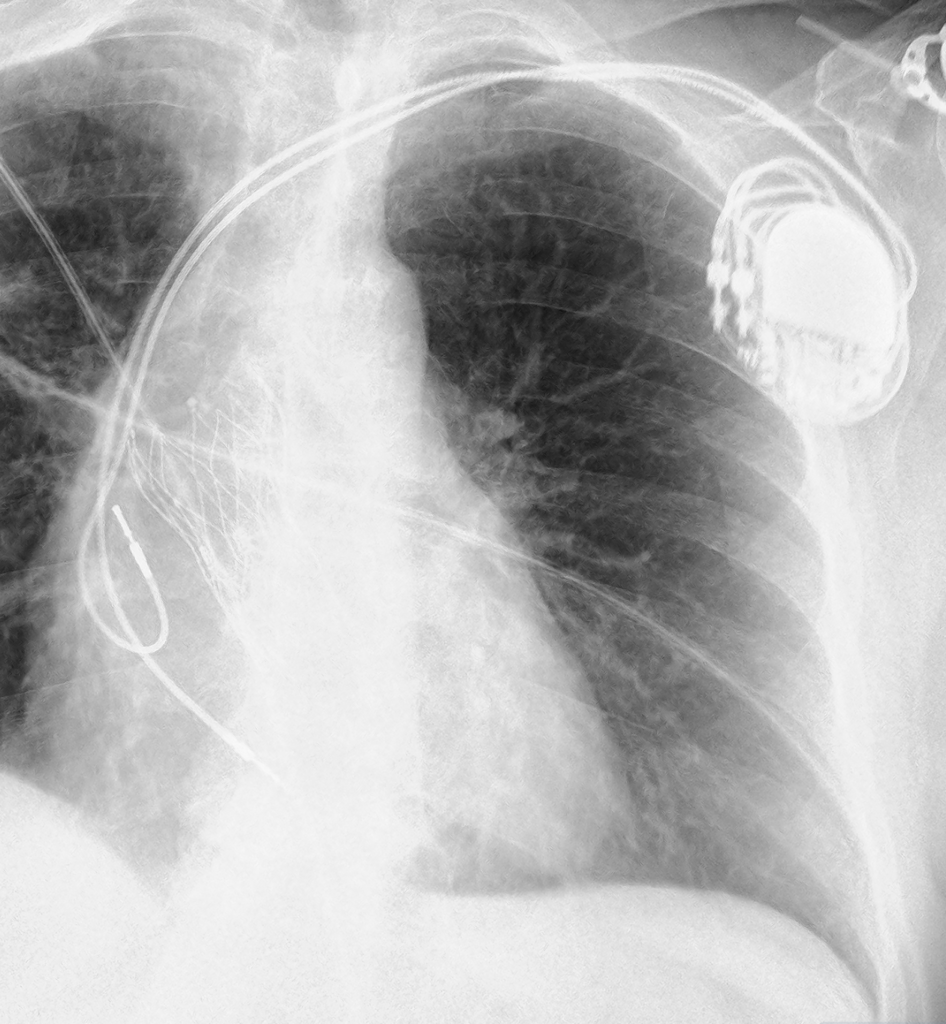
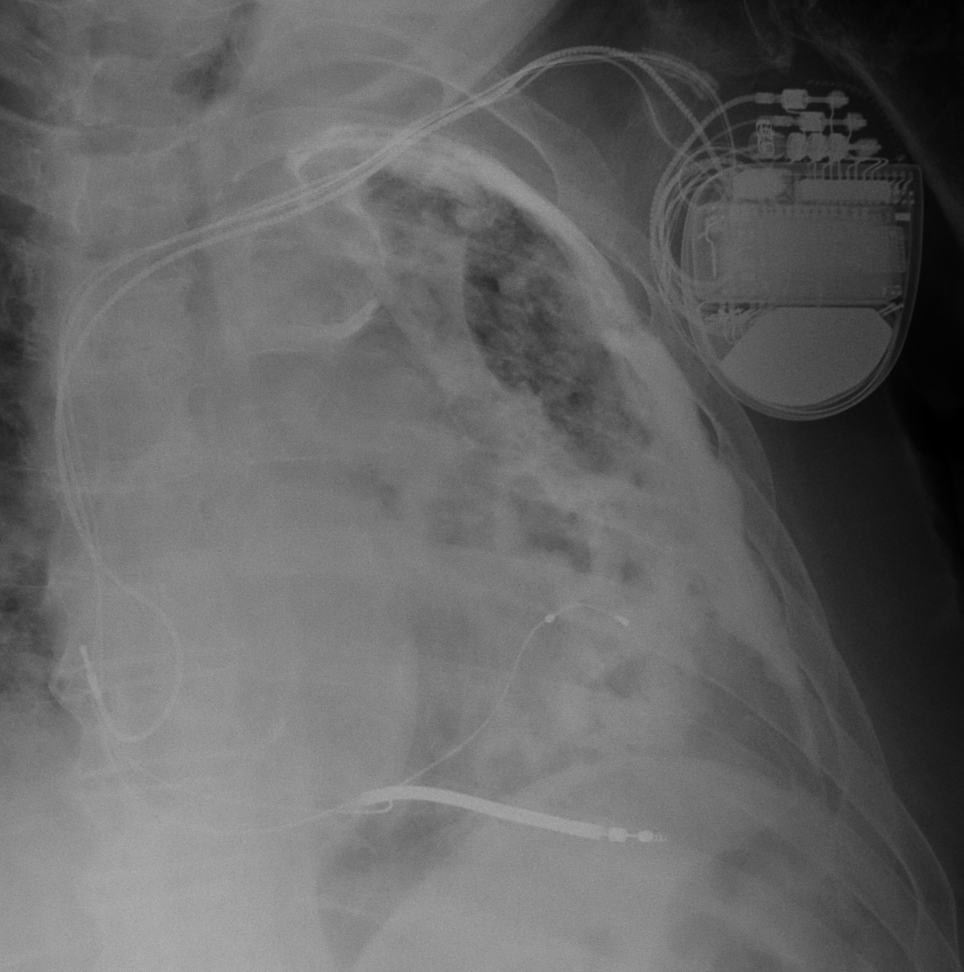
- Pacemaker (PM)
- Pacemaker tricamerale con tasca in sede pettorale sinistra ed elettrodi integri e normoposizionati in sede congrua.
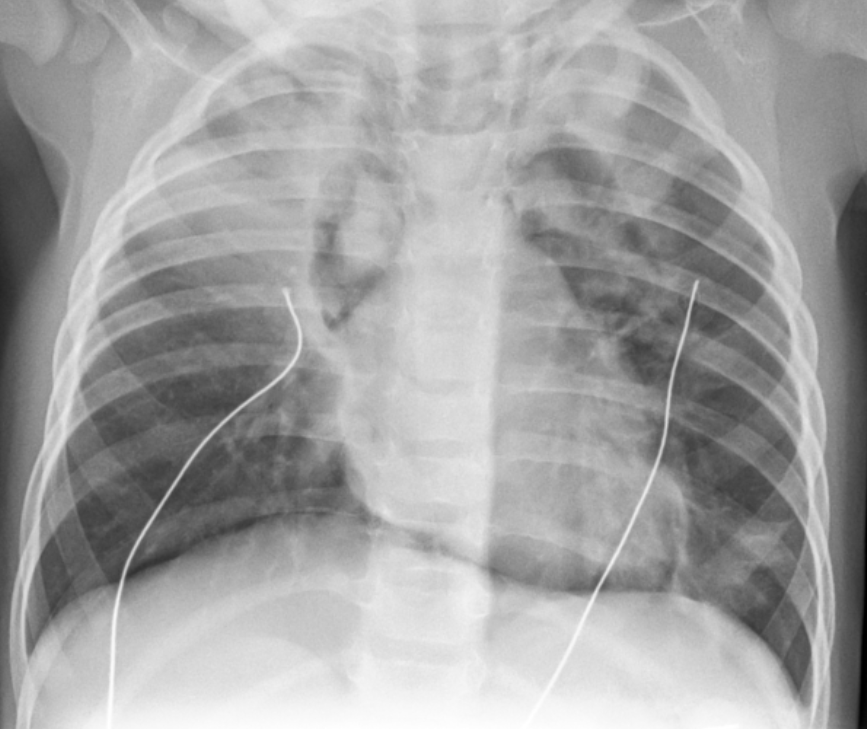
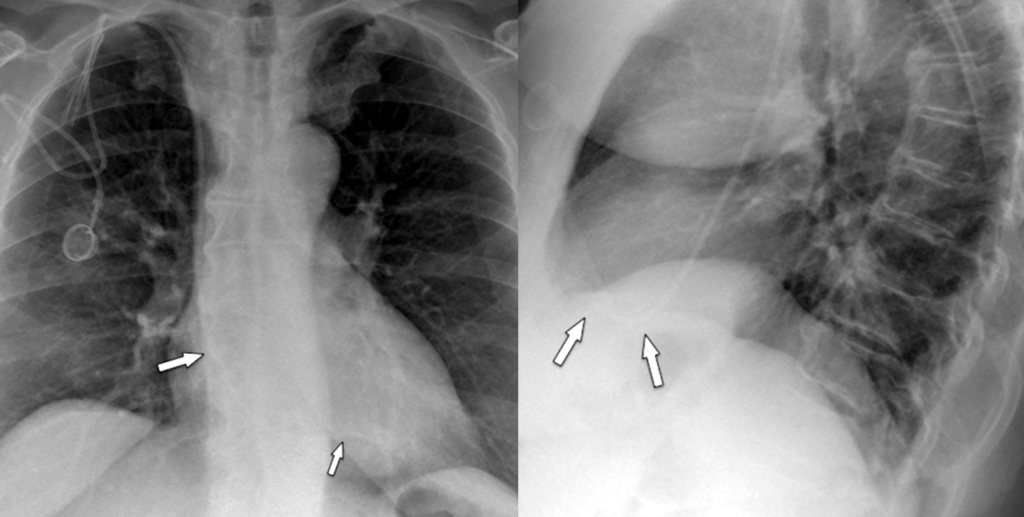
- Catetere venoso centrale (CVC)
- CVC con accesso giugulare destro ed apice proiettivamente localizzato in vena cava superiore.
- Port-A-Cath
- CVC tipo Port-A-Cath con apice proiettivamente in vena cava superiore.
- Tubo endotracheale (TET)
- TET con apice localizzato proiettivamente circa 3 cm a monte della carena trachale.
- Drenaggio toracico
- drenaggio toracico destro con apice proiettato in sede apicale paramediastinica.
- Stent cornarico
- Ombra cardio-mediastinica nei limiti di norma in presenza di stent coronarico.
- Pacemaker (PM)
- ADDOME
- CONCLUSIONI GENERICHE
- Stabili i restanti reperti.
Referti prefatti
RX Torace negativo
Quesito diagnostico: "_______________________"
Non lesioni pleuro-parenchimali a carattere radiologico di attività o evolutività.
Seni costo-diaframmatici liberi da versamento.
Trachea in asse.
Ombra cardio-mediastinica nei limiti di norma.
Controllo post-biopsia polmonare
In esiti di biopsia transtoracica del noto addensamento del lobo inferiore destro complicata da modesta soffusione emorragica perilesionale e lieve scollamento pleurico, permane una buona espansione polmonare con apparente minimo scollamento pleurico sul versante anteriore.
Non si rilevano segni di versamento pleurico rilevante.
Immodificati i rimanenti rilievi rispetto al controllo TC post procedura.
Follow-up nel tempo dopo l’esame
- Esiti acuti (es. polmonite, scompenso cardiaco, pneumotorace, versamento pleurico):
- Controllo radiografico: solitamente dopo 7–14 giorni, secondo evoluzione clinica.
- In caso di persistenza di sintomi: nuova RX o TC torace.
- Lesioni nodulari o sospette:
- Se nodulo <6 mm: follow-up radiologico non sempre necessario, valutazione individuale.
- Se nodulo ≥6 mm: approfondimento con TC torace
- Controllo post-procedurale (es. drenaggio pleurico, biopsia, linee centrali):
- RX torace immediata post-procedura, successivi controlli secondo indicazione clinica.
- Pazienti con malattia cronica (es. BPCO, fibrosi polmonare, neoplasie toraciche):
- Programmazione di RX torace o TC a intervalli regolari (es. ogni 6–12 mesi)
Approfondimento con imaging di secondo livello
- Quando l’RX torace evidenzia reperti dubbi, patologici o non completamente caratterizzabili, si ricorre a imaging di secondo livello:
- TC Torace (alta risoluzione o con mezzo di contrasto)
- Indicazioni:
- Noduli/pacchetti ilari o mediastinici non ben definiti
- Pattern interstiziali sospetti (es. polmonite interstiziale, fibrosi)
- Sospetto di embolia polmonare (angio-TC)
- Sospetto di aneurisma aortico (angio-TC)
- Versamenti pleurici di natura incerta
- Indicazioni:
- Ecografia Toracica
- Indicazioni:
- Versamenti pleurici: caratterizzazione, guida per toracentesi
- Consolidamenti periferici a contatto con la pleura
- Indicazioni:
- Risonanza Magnetica Toracica
- Indicazioni selettive:
- Studio del mediastino (tumori, patologia vascolare, infiltrazione parete toracica)
- Indicazioni selettive:
- TC Torace (alta risoluzione o con mezzo di contrasto)
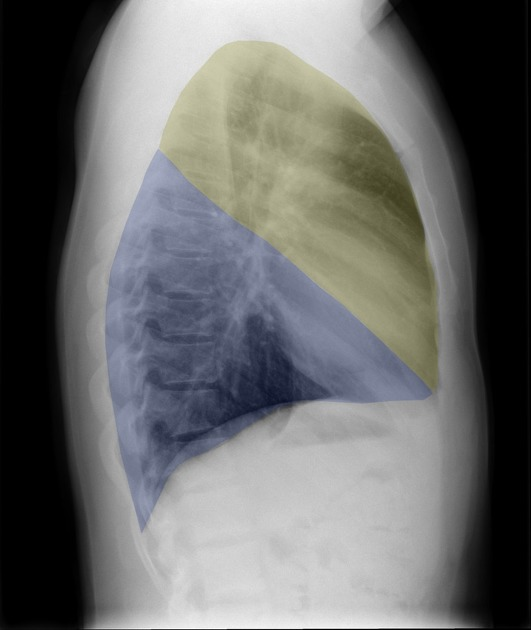
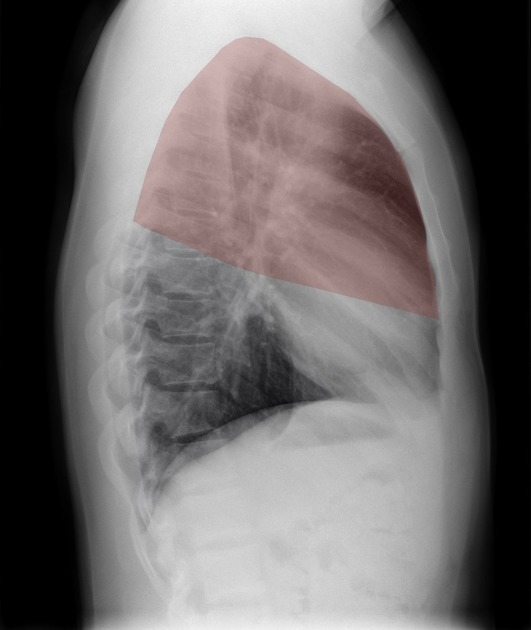
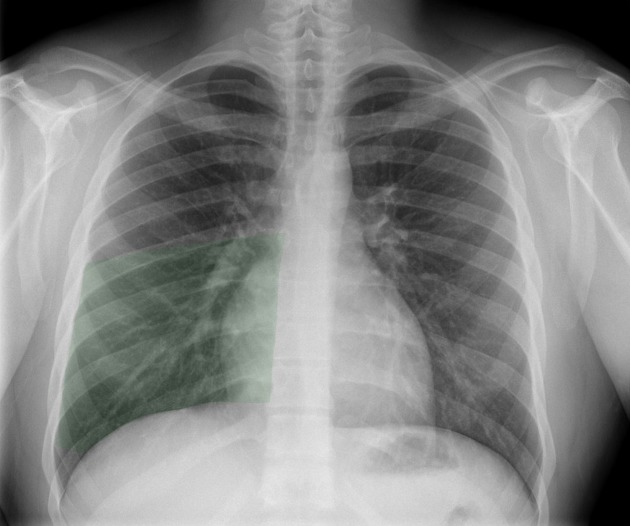
Anatomia radiologica
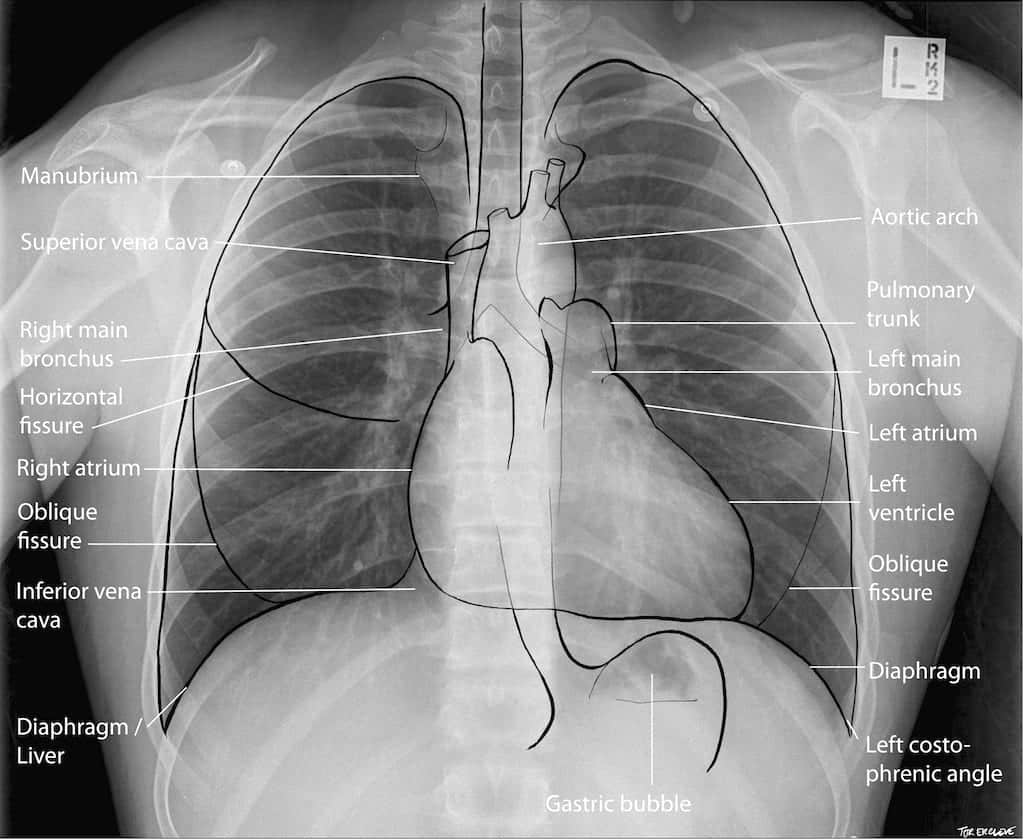
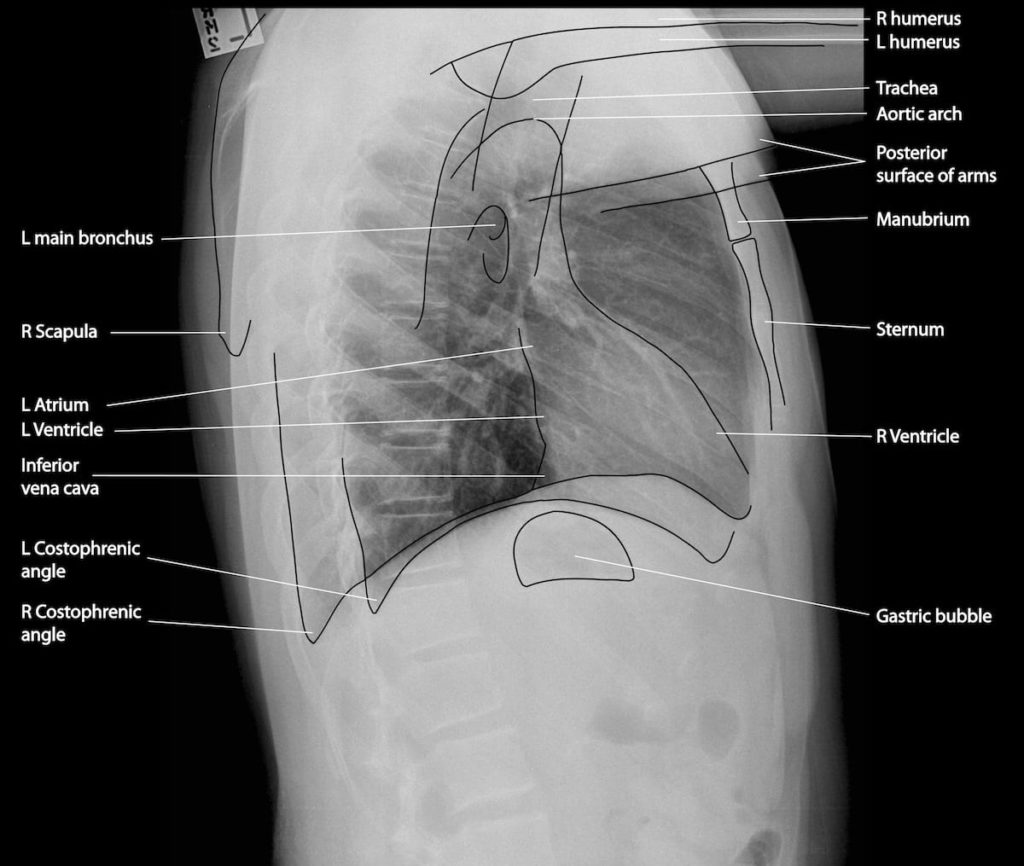
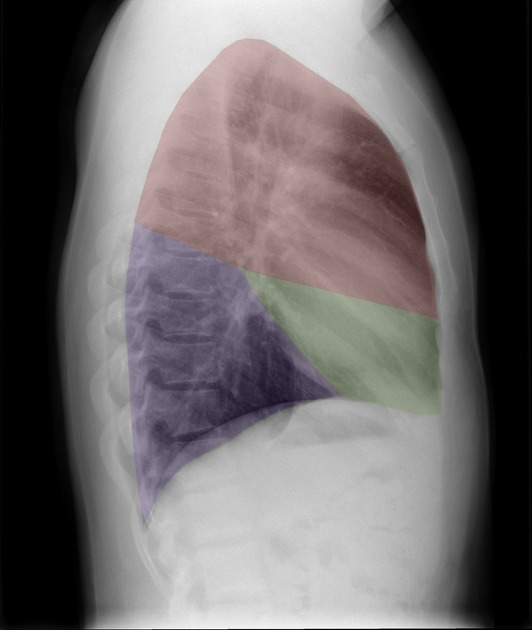
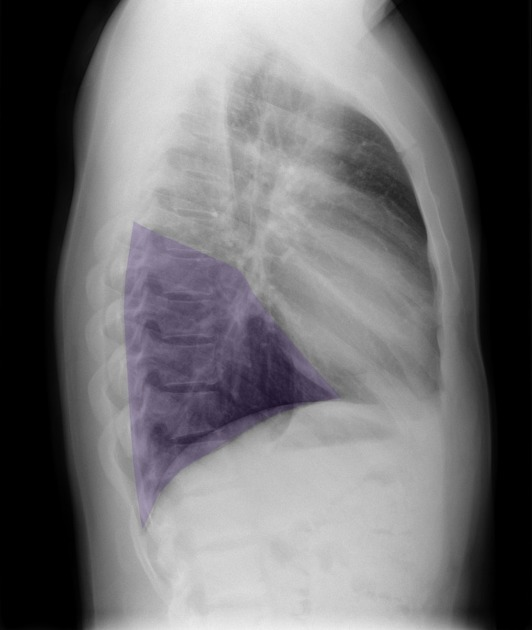
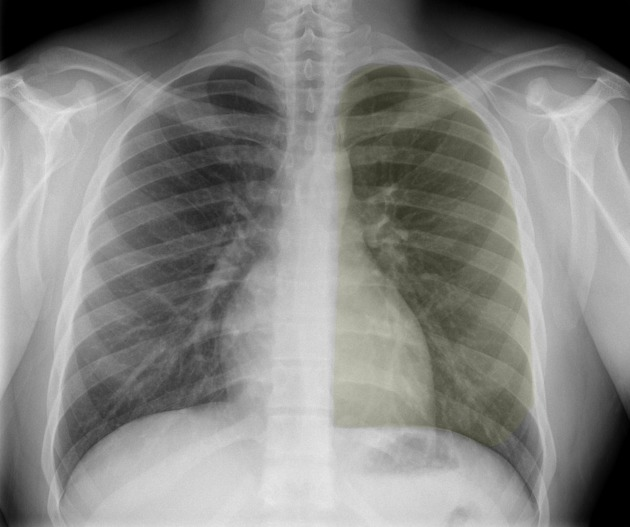
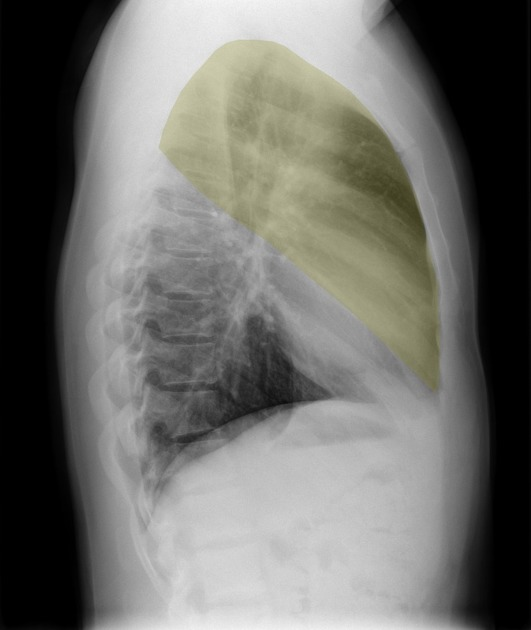
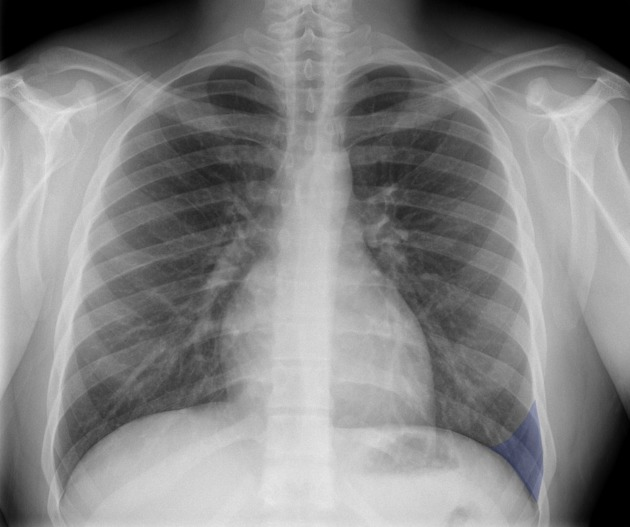
Lobi polmonari
Immagini tratte da:
Phillip Marsh, Radiopaedia.org. From the case rID: 58938
| Colore | Lobo Polmonare |
|---|---|
| Rosso | Lobo superiore destro (LSD) |
| Verde | Lobo medio destro (LM) |
| Viola | Lobo inferiore destro (LID) |
| Giallo | Lobo superiore sinistro (LSS) |
| Blu | Lobo inferiore sinistro (LIS) |



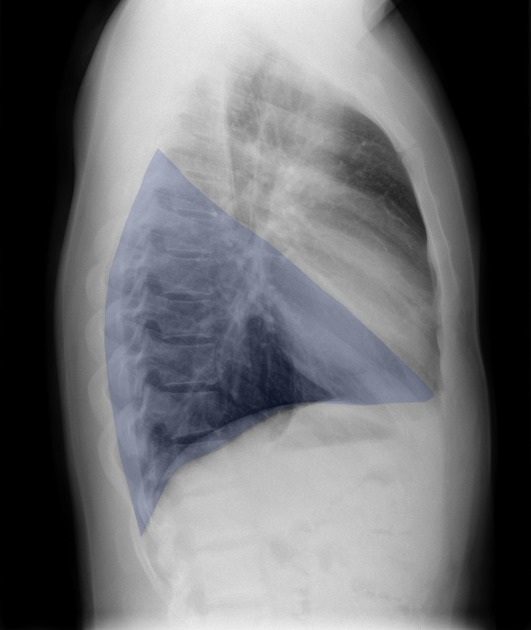
Mediastino
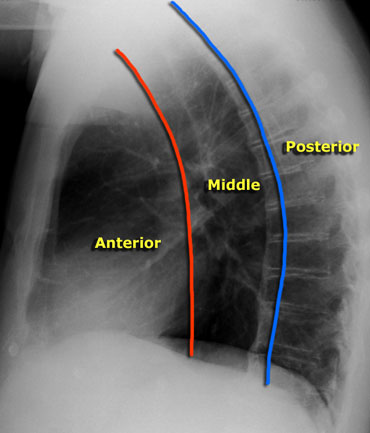
The Radiology Assistant: Mediastinal Masses - differential diagnosis
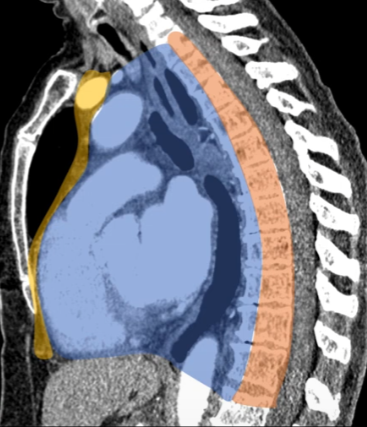
Mediastino medio } viscerale;
Mediastino posteriore } paravertebrale
Cuore e grandi vasi
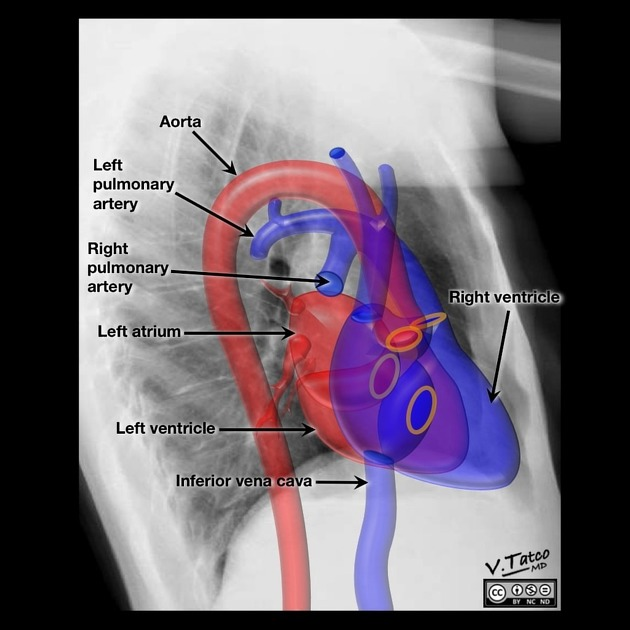
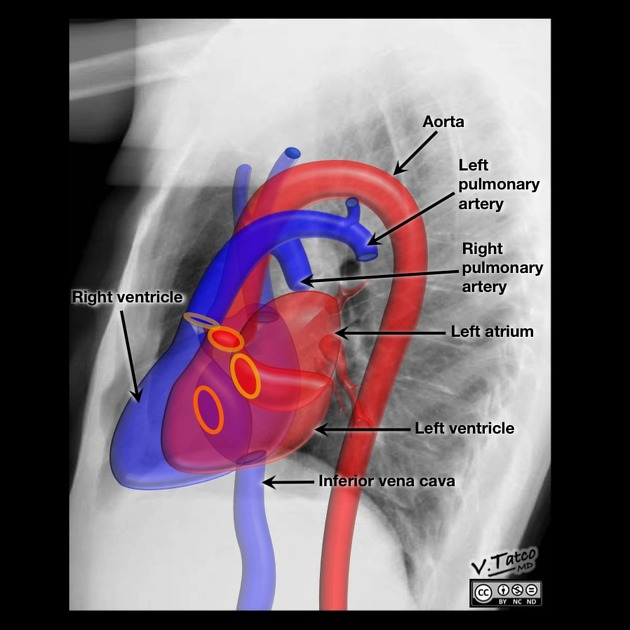
Immagini tratte da:
Vincent Tatco, Radiopaedia.org. From the case rID: 46331
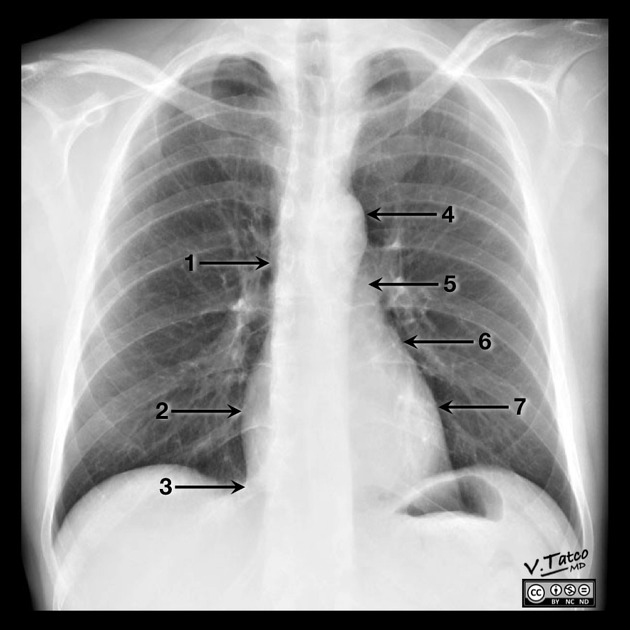
1. Vena cava superiore, 2. Atrio destro, 3. Vena cava inferiore, 4. Arco aortico, 5. Arteria polmonare principale, 6. Auricola sinistra, 7. Ventricolo sinistro

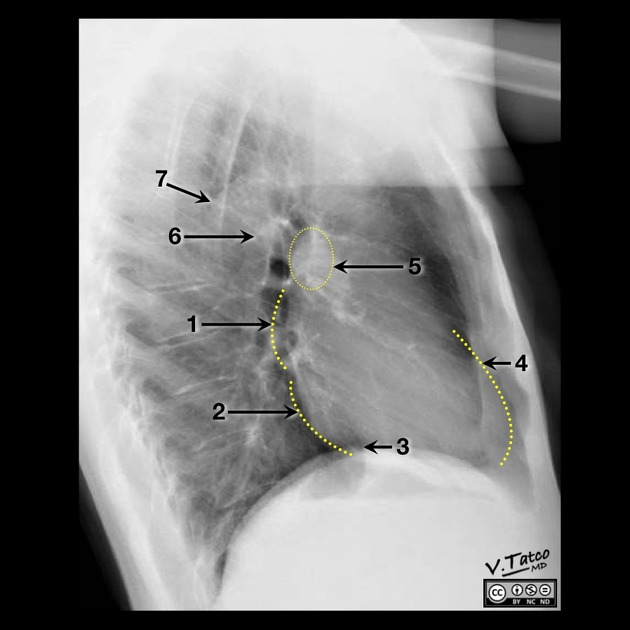
1. Atrio sinistro, 2. Ventricolo sinistro, 3. Vena cava inferiore, 4. Ventricolo destro, 5. Arteria polmonare destra, 6. Arteria polmonare sinistra, 7. Aorta
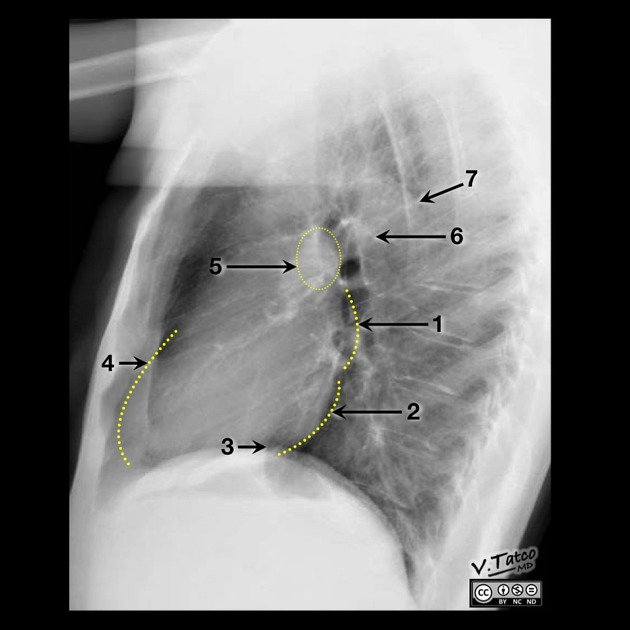
1. Atrio sinistro, 2. Ventricolo sinistro, 3. Vena cava inferiore, 4. Ventricolo destro, 5. Arteria polmonare destra, 6. Arteria polmonare sinistra, 7. Aorta
Bibliografia
Raccolta di immagini
Linfoadenopatia ilare in TBC
Atelettasia completa del polmone di destra
Polmonite da varicella
Tubercolosi polmonare con lesione cavitata LSS
Pacemaker normoposizionato
Addensamento della lingula
Polmonite da Klebsiella pneumoniae
Polmonite CAP-MRSA
tubo endotracheale in bronco destro con atelettasia del polmone sinistro
Atelettasia ostruttiva del lobo superiore di destra
Atelettasia del lobo medio
RX Torace | Cuore e grandi vasi
RX Torace | Cuore e grandi vasi
RX Torace | Cuore e grandi vasi
RX Torace | Cuore e grandi vasi
RX Torace | Cuore e grandi vasi
RX Torace | Cuore e grandi vasi
Anatomia RX | Mediastino
Lobo inferiore destro (LID)
Lobo inferiore destro (LID)
Lobo superiore destro (LSD)
Lobo superiore destro (LSD)
Lobo inferiore sinistro (LIS)
Lobo inferiore sinistro (LIS)
Lobo superiore sinistro (LSS)
Lobo superiore sinistro (LSS)
Proiezione LL – Lobi polmonari (sinistra)
Proiezione LL – Lobi polmonari (destra)
Proiezione PA – Lobi polmonari
Paraganglioma della finestra aortopolmonare (chemodectoma)
Noduli polmonari retrocardiaci
Pneumotorace
Frattura della clavicola in esiti di parto distocico
RX torace
RX torace
RX torace
Artrosi di spalla
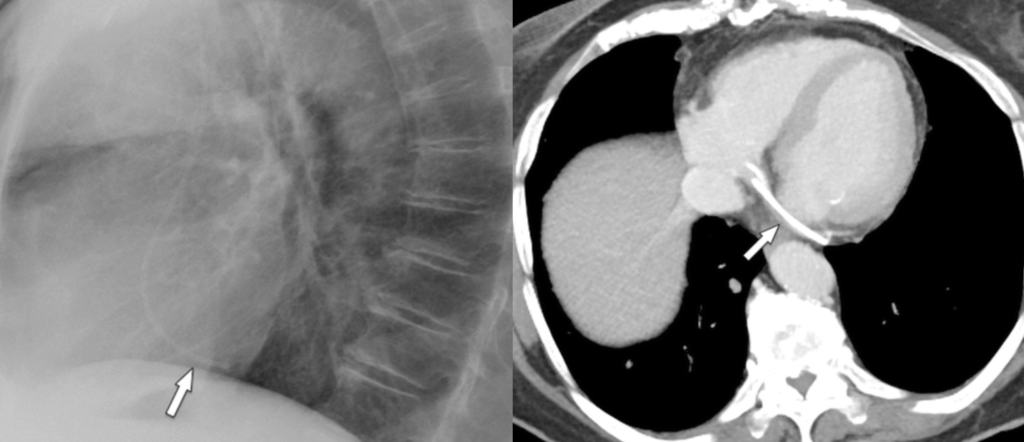
Aneurisma dell’auricola atriale sinistra
Aria libera in addome
Ernia iatale
Ernia iatale
Diverticolite perforata
Tubo endotracheale in esofago
Sondino nasogastrico in ernia iatale
Sindrome di Chilaiditi
Compartimenti mediastinici
Polmonite lobare
Polmonite lobare
Placche pleuriche calcifiche
Linfoma di Hodgkin
Continuous Diaphragm Sign
Double Diaphragm Sign
Oreo Sign
Oreo Sign
Empiema pleurico calcifico
Empiema pleurico
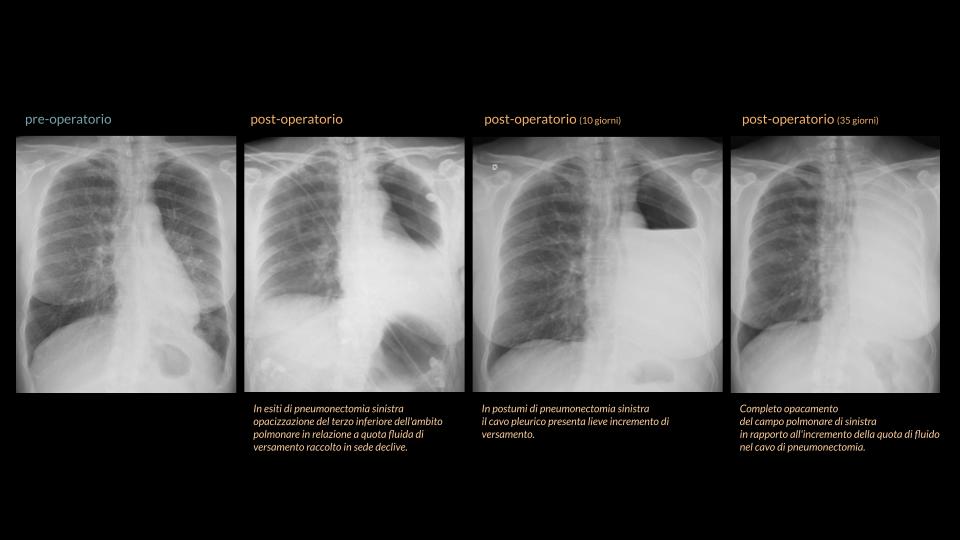
RX del torace in esiti di lobectomia sinistra
RX per e post drenaggio di emotorace
Concamerazione pleurica con livello idroaero
Controllo in esiti di gastrectomia
Empiema pleurico drenato
Controllo post-operatorio di lobectomia lobare media
Addensamenti con versamento
Esiti di trattamento radioterapico
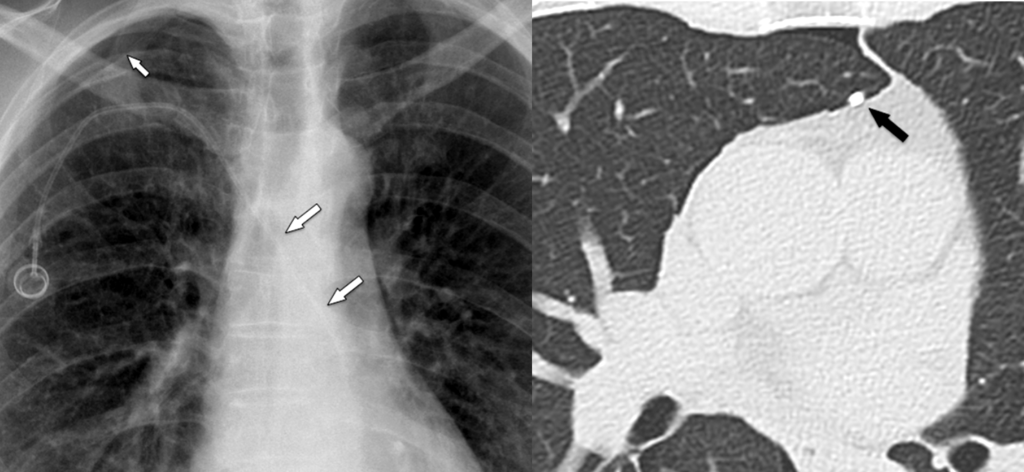
Fibrin sleeve intorno a CVC tipo Port
Punta del catetere residua dopo rimozione di CVC
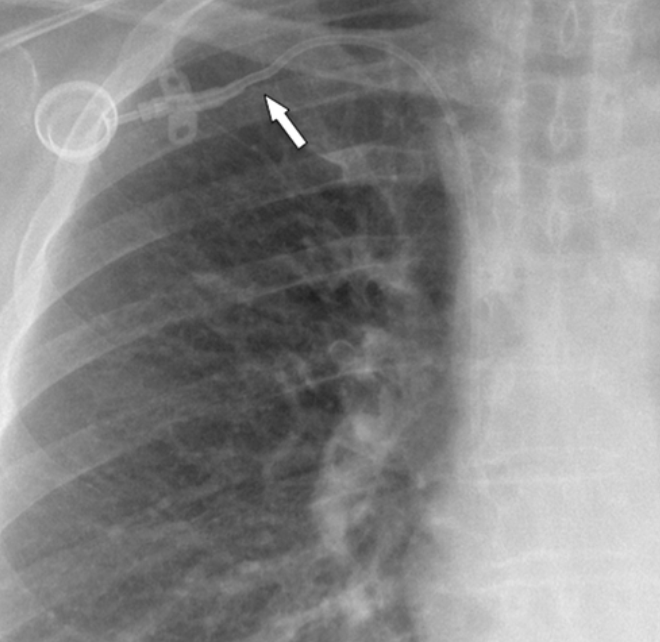
Pinch-off del catetere (Pinch-off Syndrome)
Pinch-off del catetere (Pinch-off Syndrome)
Trombosi del reservoir del Port
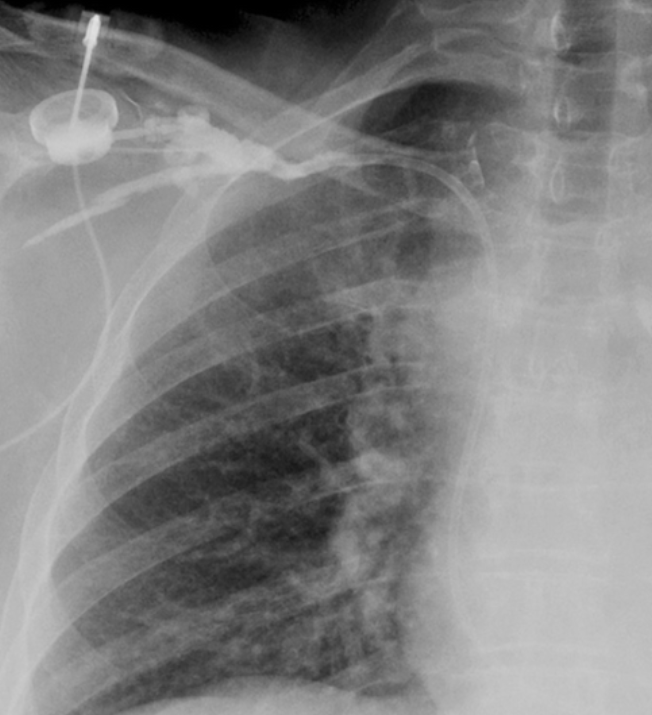
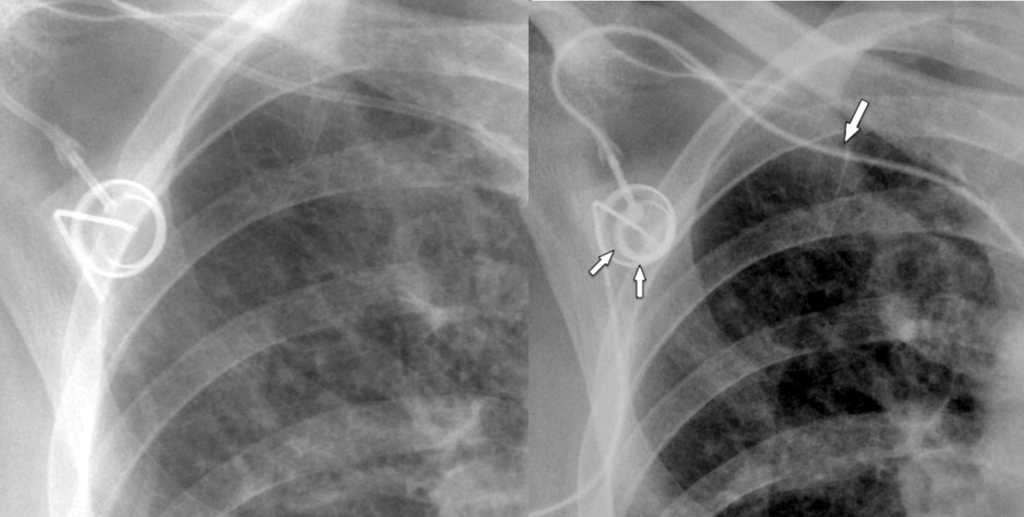
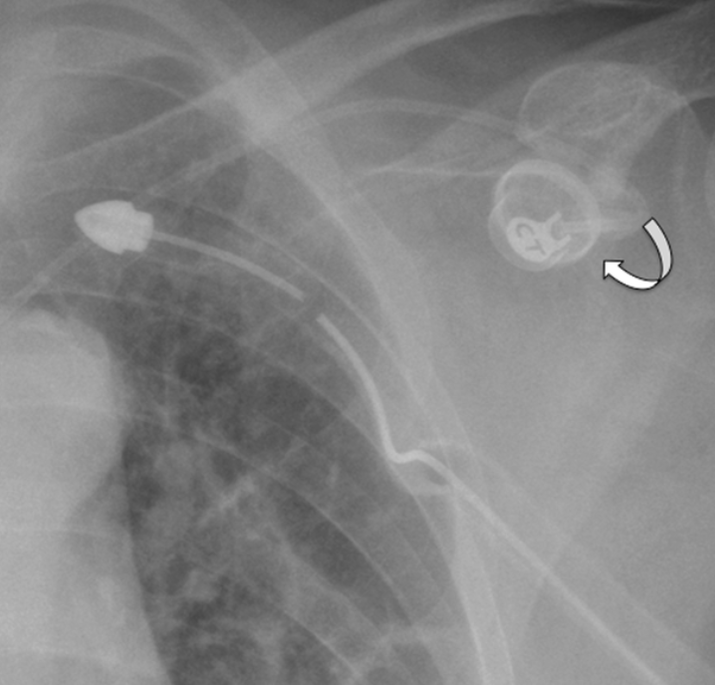
Rotazione del reservoir del Port-A-Cath
CVC Port con apice in pluera
Pneumotorace in esiti di posizionamento di Port
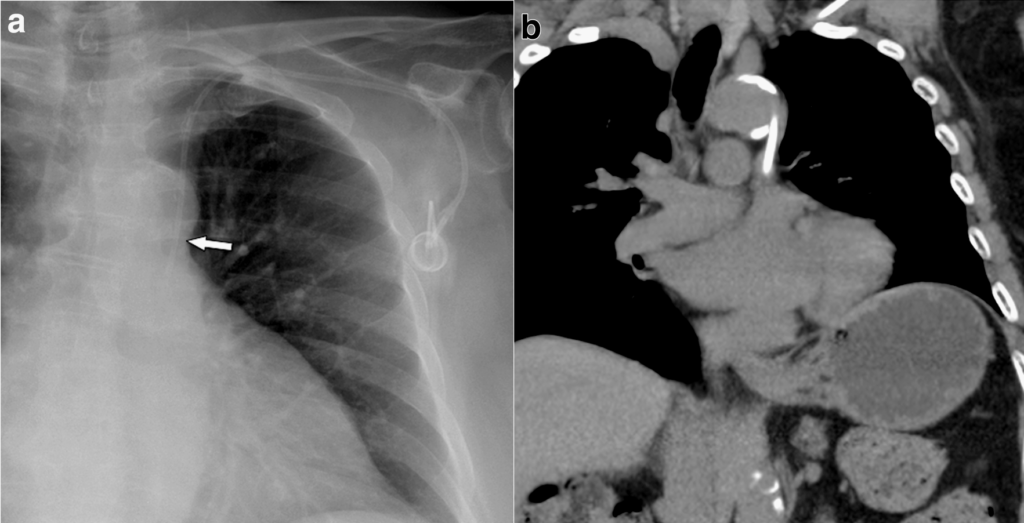
Catetere Port con apice dislocato in seno coronarico
Catetere Port non ridimensionato con apice in ventricolo destro
Port con apice in vena cava superiore sinistra
Immagine con licenza CC BY 4.0 tratta dall'articolo Open Access: Machat, Sibylle, et al. "Complications of central venous port systems: a pictorial review." Insights into imaging 10.1 (2019): 86.